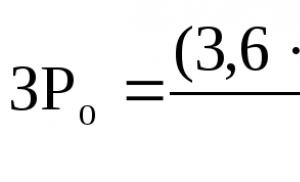Может ли быть у грудничка понос. Понос у новорожденных - норма. Врождённый порок пищеварительного тракта.
Диарея (понос) – патологическое состояние, при котором наблюдается учащение дефекации, и изменение качественного состава стула. Прежде чем говорить о диареи у детей, необходимо знать нормативные показатели детского возраста.
Первый кал новорожденного - меконий, он вязкий и тёмный как смола. Выходит меконий в течении первых суток и постепенно заменяется на нормальный стул новорожденного. Меконий формируется ещё внутриутробно, незадолго до рождения, когда происходит спонтанное заглатывание амниотической жидкости. Это норма.
Острая диарея может быть воспалительной, вызванной бактериями или вирусами, или вызвана токсинами из бактерий, которые мы едим с пищей или можем лечиться, когда они вызваны лекарствами. Острая диарея часто сопровождается абдоминальной болью и вздутием, а иногда и тошнотой и рвотой. Тонкая кишка вовлечена - энтерит, а иногда и за пределы тонкой кишки, также поражает желудок - гастроэнтерит.
Воспалительная диарея, вызванная бактериями, может сопровождаться лихорадкой, а фекалии смешиваются с кровью. Сигела, сальмонелла и кампилобактер - это бактерии, связанные с этими дизентериями. Органом, участвующим в этих случаях, является инфекционный ободочный колит.
Нормальный стул у новорожденных
| Дети на грудном вскармливании | Дети на смешанном и искусственном вскармливании | |
| Кол-во | От 15 г при первых сроках от момента рождения и достигает 50г к году | Также |
| Консистенция | Неоформленная, кашицеобразная, средне-вязкая | Густая, замазкообразной консистенции |
| Частота испражнений | 3-4 раза в день до 6 мес, после 6 мес – 1-2 раза в сутки | Также, но может быть склонность к запорам |
| Цвет | Ярко-жёлтый с зеленоватым отенком | Темнее, чем при естественном вскармливании и цветовой спектр может смещаться до коричневого оттенка |
| Запах | Кислый | Терпкий, иногда отмечается неприятный запах, напоминающий гнилостный |
Приведенные нормы объясняются следующими фактами:
Острая диарея очень частая, и если это самоограниченная болезнь среди нас, то есть она развивается, чтобы вылечить через 4-5 дней, то же самое не относится к людям третьего мира, где острая диарея является важной причиной Смерть особенно у детей. Не будет человека, который в течение своей жизни несколько раз испытывал неприятное чувство нескольких дней с поносом.
Как лечится острая диарея? Более 90% острой диареи умеренно и самоограничивается через 2-5 дней. Острая диарея после крещений и браков из-за загрязнения пищи, которая затрагивает десятки или сотни людей, является постоянной особенностью телевизионных новостей. Через два или три дня все гости в порядке. Сальмонелла - это бактерия, вызывающая много диареи, обычно связанная с приемом яиц, майонезом, морепродуктами или курицей.
1. Кислотно- и пепсинообразование в желудке новорожденных находится на низком уровне, что обуславливает нейтральную среду, при которой могут функционировать лишь 2 фракции пепсинов: хемозин и гастриксин, подходящие для расщепления только грудного молока и адаптированных смесей.
2. Функциональные возможности поджелудочной железы находятся на этапе развития, особенно липолитическая и амилолитическая активность, поэтому в процессе расщепления молочного жира большую роль играет липаза желудочного сока и женского молока.
3. Низкая экскреция жёлчных кислот.
Питьевые жидкости, чтобы избежать обезвоживания, являются основой лечения острой диареи, к сожалению, иногда мы обращаемся к ненужным и бесполезным лекарствам, которые рекламирует нас сквозь глаза внутри. Все еще существующее понятие о том, что питьевые жидкости увеличит диарею, неверно. Наш врач, если у нас есть рвота, учит нас пить небольшое количество жидкости за один раз, или, если кажется, удобно получать анти-рвотное средство.
Если количество испражнений затруднено, наш врач советует нам принимать опиат, который не только уменьшает пропульсивные сокращения кишечника, но способствует поглощению воды и электролитов. Но будьте осторожны, при инфекционной диарее увеличение количества испражнений является средством защиты, которое организм служит для изгнания токсинов, бактерий и вирусов из кишечника.
В результате, из-за функциональной незрелости ферментативной системы желудка и поджелудочной железы, большую часть нагрузки на себя берёт кишечник, поэтому малейшие сдвиги в питании (в т.ч и материнском, если ребёнок на естественном вскармливании) могут привести к синдромам диспепсии, вздутию, коликам, диарее.
Классификация причин приведена по уровню поражения, начиная от субклеточных структур и до тканевого уровня, с преобладанием диареи среди симптомов. Распространённость этих заболеваний равностепенна, а лечение у всех разное.
Наш врач может рекомендовать, чтобы во время диареи мы не должны пить молоко из-за недостатка лактазы и что мы должны есть диету без остатков, в то время как диарея не прекращается. Наш врач не рекомендует никаких антибиотиков. В случаях обильной диареи и токсикоза с плохим общим состоянием может потребоваться госпитализация для коррекции ионного дисбаланса и внутривенного введения жидкостей. В редких, очень редких случаях может потребоваться прибегнуть к антибиотику.
Бактерии передаются по воде и пище, а в большинстве случаев бессимптомно или вызывает легкую диарею, но иногда диарея обильна и приводит к смерти в течение нескольких часов. Лечение заключается в восстановлении количества воды и потерянных электролитов, которые в некоторых случаях, к счастью, редко встречаются, не могут быть достигнуты. В большинстве случаев антибиотики не оправданы. Противодиарейные препараты противопоказаны.
2. Инфекционные и воспалительные заболевания при врождённых иммунодефицитах (болезнь Брутона, дефици IgA, комбинированный иммунодефицит, нейтропения, аллергические энтеропатии), липодистрофии, аутоиммунная энтеропатия.
3. Алиментрные (болезнь детей грудного возраста, возникающая вследствии несоответствия объёма или состава пищи физиологическим возможностям ребёнка).
Дрожжи очень используются, когда присутствует диарея, они являются одним из наиболее используемых лекарств в Португалии, но, согласно Терапевтическому отчету, «дрожжи не имеют убедительных доказательств их терапевтической эффективности» и часто забывают выпить жидкости. Что делать, если диарея не заживает в течение недели?
Если диарея длится более 1 недели, или если это кровавая диарея, наш врач может посоветовать нам делать фекальные экзамены, чтобы попытаться изолировать бактерии, о которых идет речь. В этих случаях кровавой диареи или длится более недели, наш врач также инструктирует нас провести эндоскопическое обследование, фибросигмоидоскопию, чтобы убедиться, что причиной диареи является не язвенный колит, или ишемический колит или псевдоимбранивный колит или другое состояние, и если нам больше 45 лет, чтобы быть уверенным, что причина диареи не является опухолью прямой или толстой кишки.
4. Эндокринная патология: недостаточность экзокринной функции поджелудочной железы.
5. Энзимопаическая (ферментная) патология на уровне кишечных ферментов: нарушение полостного, пристеночного или мембранного пищеварения в результате изменения структуры ферментов кишечника.
6. Повреждение белков-переносчиков при усвоении жирорастворимых веществ, витаминов, микронутриентов.
Так как в Алгарве Джардиаза является частым паразитом и является потенциальной причиной диареи, врач может решить уничтожить Джардию, даже если ее не лечат. Острая диарея у детей создает особые проблемы и особую заботу. Когда диарея длится более 4 недель, ее называют хронической диареей.
Причины многообразны, но наиболее распространенными причинами являются две неорганические болезни: синдром раздраженного кишечника и функциональная диарея. При функциональной диарее диарея не сопровождается симптомами, которые характеризуют синдром раздраженного кишечника.
7. Врождённые нарушения структуры энтероцитов (структурная единица кишечника): атрофия, эпителиальнаядисплазия и т.д, лимфоидной и сосудистой ткани.
8. Снижение абсорбционной поверхности: синдром короткого кишечника, синдром слепой кишки.
9. Эндокринопатии, в т.ч гормонпродуцирующие опухоли: випома, гастринома, соматостатинома, карциноид.
Другими причинами хронической диареи являются бактерии, паразиты, целиакия, язвенный колит, болезнь Крона, ишемический колит, случайный колит, псевдомембранозный колит, дефицит лактазы, доброкачественные и злокачественные опухоли кишечника. Иногда причиной является лекарство: слабительные, гормоны щитовидной железы, наперстянки, прокинетика, антациды и т.д. и т.д.
Наш врач, возможно, должен попросить нас провести некоторые тесты, чтобы прийти к выводу: эндоскопические, визуализирующие, анализы крови и, в конечном счете, фекалии. Особенно, если нам больше 45 - 50 лет, врач должен провести расследование, которое позволит ему убедиться, что у нас нет злокачественной болезни.
10. Трудноклассифицируемые патологии (патогенез до конца не изучен, но неплохо поддаётся коррекционному лечению): болезнь Крона, целиакия.
Предрасполагающие факторы возникновения диарей у новорожденных:
Снижение слизеобразующей функции кишечника, которая является неспецифичным защитным барьером.
- Высокий pH (кислотно-щелочной баланс) желудочного сока. Т.е соляная кислота не вырабатывается в достаточной степени чтобы «защищать» ЖКТ (желудочно-кишечный тракт) и участвовать в активации ферментов пищеварения.
- Снижение содержания секреторного IgA (этот иммуноглобулин является первой линией защиты слизистой ЖКТ).
- Пониженный иммунитет при отсутствии грудного вскармливания (т.к иммунные клетки памяти матери, попадая в организм ребёнка через молоко, формируют пассивный иммунитет к тем заболеваниям, которыми переболела сама мать).
- Низкий запас транспортных систем регулирующих реабсорбцию (всасывание) Na/Cl/Mg и других элементов, что при диареи вызывает их быструю потери и формирование дисбаланса.
Каково лечение хронической диареи? Лечение хронической диареи направлено на причину диареи. Диарея, которая появляется после 40-45 лет, требует как можно скорее консультации с врачом. При уточнении диагноза наш врач может рекомендовать опиоид, чтобы освободить нас от неудобства, но есть ситуации, в которых он должен быть осторожным с этим лекарством. Легкая диарея синдрома раздраженного кишечника и функциональной диареи может быть устранена диетой с высоким содержанием клетчатки, что делает стул более последовательным.
У пожилых пациентов с прикованными к постели пациентами, которые используют обструктивные лекарства, фекаломы могут образовываться в ректальной ампуле. Фекаломы стимулируют секрецию слизи в ректальной ампуле, которая вытягивает куски фекаломы наружу. Повторение этого явления несколько раз в день приводит к путанице с диареей и использованию запорщиков, которые усугубят ситуацию. Врач легко диагностирует эти ситуации при прямом касании и учит нас очищать фекалому от ректальной ампулы, что не всегда легко.
Так или иначе, наличие чужеродного агента предопределяет развитие инфекционно-токсической симптоматики и изменения со стороны лабораторных данных.
Инфекционные и воспалительные заболевания при врождённых иммунодефицитах.
• Аллергическая энтеропатия. Симптомы появляются с введения прикорма, или докорма, отмечается стеаторея кишечного типа (жирные кислоты и мыла жирных кислот) + неустойчивый характер стула (запоры, сменяющиеся послаблением) + экссудативная энтеропатия (потеря плазменного белка через кишечную стенку, что со временем приводит к отёкам, сердечно-сосудистой недосаточности и т.д).
Когда человек путешествует из одной страны в другую, особенно если это изменение подразумевает большие климатические, социальные или санитарные различия, диарея часто возникает в первые 2-10 дней. Предотвращение является основным оружием против диареи путешественников.
Потребляйте в бутылках или консервированных напитках в промышленном масштабе. Безалкогольные напитки, пиво и вина, как правило, безопасны. Не пейте минеральную воду, соду или пиво непосредственно из банок или бутылок, не вымывая их должным образом. Используйте пластиковую палочку или чистую чашку. Кофе и чай, приготовленные с кипяченой водой и все еще горячие пьяные, не представляют опасности. Ешьте приготовленную или отварную пищу, приготовленную во время потребления.
• Дефицит IgА (синдром общего вариабельного неклассифицируемого иммунодефицита): изолирован дефицит IgA, поэтому помимо диареи всегда возникает дисбиоз. Симптомы отмечаются с первых дней жизни, в результате неадекватного ответа к условнопатогенным и патогенным колониям кишечной флоры.
• Болезнь Брутона (нарушение созревания В-лимфоцитов) – генетически обусловленное заболевание, страдает созревание В-лимфоцитов, а значит, симптомы гораздо разнообразнее, хоть и начинаются с ЖКТ, но по мере взросления происходит присоединение вторичной инфекции не только за счёт кишечной микрофлоры, но и вообще со стороны любых ворот инфекции – слизистые, дыхательные пути, мочевыделительная система, цнс и т.д.
Используйте промышленную бутилированную газообразную минеральную воду, которая, как правило, имеет более низкий риск передачи болезни. Когда это невозможно, выпейте хлорированную или кипяченую воду. Существуют таблетки, содержащие различные концентрации хлора, которые можно приобрести в спортивных домах, аптеках и аэропортах. Соблюдайте инструкции изготовителя тщательно для концентрации, подходящей для разных объемов и целей использования воды.
Не употребляйте недоваренные продукты, приготовленные из яиц, соусов, десертов типа мусса, соков, мороженого и мороженого. Избегайте потребления непастеризованного молока и напитков, которые не производятся в промышленности. Избегайте сырых овощей и фруктов, которые нельзя очищать или дезинфицировать во время потребления. Овощи легко загрязняются и трудно умываться должным образом.
• Липодистрофия (болезнь Уипла) – заболевание чаще развивается у взрослых, но есть описанные варианты и у детей. Это заболевание считается системным с диареей + артралгией + лихорадкой + различной полиморфной клиникой (поражение сердца, лёгких, цнс).
• Аутоимунная энтеропатия – в этом случае происходит активация Т-лимфоцитов с аутоиммунной направленностью против собственных энтероцитов. Симптомы с преобладанием диарейного синдрома, проявляется в первые 2 месяца и характеризуется прогрессирующим хронически течением.
Не употребляйте напитки, соки, мороженое, лед или любые продукты, приобретенные у уличных торговцев. Используйте очищенную воду для чистки зубов. Антибактериальная профилактика эффективна, но не должна быть обычной из-за побочных эффектов антибиотиков, бактериальной резистентности и ложной безопасности, которую они могут обеспечить.
Путешественники Диарея в большинстве случаев является самоограничивающейся ситуацией, которая развивается, чтобы вылечить через 2-5 дней. Следует соблюдать стандарты, рекомендуемые для лечения острой диареи. Антибиотики указаны только в спорадических случаях.
При подозрении на иммунную патологию, помимо стандартных клинико-лабораторных исследований, необходимо брать во внимание иммунологические маркёры (в частности проводят поиск аутоантител к структурным элементам ЖКТ и др), исследование морфологии тонкого кишечника, а также генетический метод. Необходима консультация иммунолога.
Если во время путешествия появляется дискомфортная диарея, возьмите Лоперамид - по 2 таблетки вначале - и по одной таблетке после каждого табурета мягкого стула, до 6 таблеток в день. Если диарея более тяжелая и с кровью, мы должны обратиться за медицинской помощью. Он определяется как уменьшение консистенции стула, а также увеличение количества дефекаций.
Сколько длится острая диарея? Для острой диареи длится менее 14 дней. Несколько микробов могут вызывать так же, как и «испорченные» продукты питания и аллергию. Мы все можем иметь острую диарею, но есть некоторые факторы, которые заставляют некоторых людей болевать чаще.
Эндокринная патология (недостаточность экзокринной функции поджелудочной железы).
Пороки развития поджелудочной железы: эктопия, анулярная и раздвоенная железа, гипоплазия. При этой патологии происходит нарушение «выброса» ферментов поджелудочной железы в просвет двенадцатиперстной кишки, при нормальном строении и секреции самих ферментов, исключением является гипоплазия. При последней патологии страдают и качественные и количественные характеристики ферментативной системы поджелудочной железы. Гипоплазия может быть тотальной, парциальной и врождённой – в зависимости от этого определяется вариабельность клинической симптоматики.
Каковы эти факторы риска? Загрязненная вода, открытые сточные воды, ребенок плохо питается. Чем скорее ребенок перестанет кормить грудью, тем чаще он заболеет. Тщательно мойте пищу, варите еду, мойте руки перед едой, и вся гигиеническая помощь важна для предотвращения диареи.
Есть ли лечение при остром диарее? Рвота и эпизоды диареи определяют потерю большого количества воды и минералов из нашего организма. Эта потеря порождает то, что мы называем обезвоживанием, которое может быть мягким или тяжелым и даже привести к смерти. Основным методом лечения острой диареи является борьба с обезвоживанием. Если он не обезвожен, то вам следует увеличить потребление жидкости, постоянно предлагая соки, воду, чай.
Но так или иначе, на первый план выходит стеаторея разной степени, вплоть до постоянного подтекания жира из ануса.
Нарушения функционирования поджелудочной железы рассматриваются как основная причина внуриполосного вида мальобсорбции.
Энзимопатическая патология (на уровне кишечника).
Является ещё одним из показателей синдрома мальобсорбции. К этому типу можно отнести следующие виды недостаточности: дисахаридазная (лактазная, сахаразо-изомальтазная, трегалазная), энтерокиназная, дуоденазная.
При подозрении дисахаридазной недостаточности, следует учесть ряд особенностей:
У детей всех возрастов высока мальтозная активность слизистой оболочки тонкой кишки, в то время как сахарозная активность ее значительно ниже. Лактозная активность слизистой, отмеченная на первом году жизни, с возрастом постепенно падает, сохраняясь на минимальном уровне у взрослого.
- Активность ферментов, в некоторых случаях, является гормонозависимым процессом – так активаторами лактозы является тироксин и глюкокорикоиды.
Всё это важно знать с целью отслеживания причины при возникновении диарейного синдрома, во избежание диагносических ошибок (например: введение неподходящего по качественному составу прикорма/докорма, наличие эндокринопатии).
• Лактозная недостаточность. При течении данного патологического процесса на первый план выступает следующие симптомы:
Кишечные колики: происходит неполное расщепление дисахаридов в дистальном отделе кишечника, возникает брожение с выделением Н+, это приводит к газообразованию и как следствие - повышению давления в кишечнике, что и вызывает боль и дискомфорт.
- Рвота и срыгивания объясняются повышенным давлением в брюшной полости за счёт газообразования и слабостью кардиального сфинктера желудка.
- Диарея: из-за возникшего брожения, возникает сдвиг кислотно-щелочного баланса в кислую сторону за счёт жирных кислот (молочной, пропионовой, масляной, уксусной) – эти органические кислоты являются осмоактивными, поэтому возникает осмотическая диарея, проходящая, после отмены соответствующего сахарида.
Диагностика:
1) Копрограмма: снижен рН кала <5,5; жирные кислоты, йодофильная флора.
2) Нагрузочные пробы: использование сахарной кривой при даче лактозы 1,5 г/кг (не более 50 г) определяют концентрацию глюкозы натощак и спустя 15/30/60 мин, так при лакозной недостаточности гликемическая кривая имеет плоский вид.
Лечение: Ведение пищевого дневника. Низколактозные смеси (Алл-100, Низколактозный нутрилон, Омнео и др), при более тяжёлых случаях – безлактозные смеси на основании соевых белков. На фоне этих смесей, необходимо восполнять содержание Са2+.
• Сахарозо-изомальтозная недостаточность: генетически ассоциированное заболевание, имеющее характерные клинические признаки – упорный водянистый понос, кишечные колики, метеоризм, отказ от сладкой пищи. Постановка диагноза основана на внеклеточном крахмале в стуле, кислой рН, и вид плоской сахарозной кривой с нагрузкой.
Лечение заключается исключении сахарозы и крахмала, и при сохранении симптоматики на фоне диетотерапии – добавляют препарат Sucraid.
Энтероцеллюлярная недостаточность с нарушением всасывания (повреждение на уровне белков переносчиков в кишечнике)
• Мальобсорбция глюкозо-галактозы – генетическая мутация, приводящая к нарушению структуры белка-переносчика мембранных структур. Клинически, этот генетический порок будет проявляться в виде водянистых испражнений с кислым запахом, от 10 до 20 раз в сутки, напоминающие мочу, содержащие в своём составе большое количество глюкозы и галактозы, отмечается полиурия из-за меллитурии.
Лечение в данном случае, сводится к переводу на смеси с фруктозой или смеси на основе белковых гидролизатов, в дальнейшем – безмолочная диета и замена сахара – фруктозой.
• Мальабсорбция фруктозы. В основе лежит нарушение структуры белка-переносчика фруктозы, происходит нарушение одного из транспорта глюкозы в кишечник (синтез глюкозы из фруктозы на стенке кишечника с последующим всасыванием). Синдром диареи возникает после употребления соков и фруктов, т.к неутилизарованная осмоактивная фруктоза вызывает осмотическую диарею. Единственным исключением среди продуктов является банан, т.к содержание глюкозы и фруктозы в нём одинаково.
В качестве диагностики на первый план выступает ведение пищевого дневника и гликемическая кривая с нагрузкой. В данном случае, она будет прямой. В данном случае необходимо провести дифференциальную диагностику от фруктоземии, при которой будет отмечаться увеличение печени, фруктоза в моче, снижение активности фермента печени фруктозо-1-фосфольдолазы.
Лечение: исключение фруктозы – апельсины, яблоки, груши, персики, вишни, черешни.
• Первичная мальобсорбция солей жёлчных кислот. В данном случае в основе заболевания также лежит генетическая мутация, приводящая к нарушению структуры белка переносчика в подвздошной кишке. В данном случае нарушена энтерогепатическая циркуляция и часть желчных кислот не всасывается обратно в печень. Приобретённый вид данной патологии может быть при резекции тонкой кишки после болезни Крона.
Симптомы: невсосавшиеся жёлчные кислоты стимулируют секрецию и моторику кишечника, в результате чего, возникает диарея секреторного типа, не поддающаяся лечению, усиливающаяся при переводе на искусственное вскармливание. Из-за нарушения всасывания жирорастворимых витаминов нарушается всасывание и витамина К, появляются гемморагические высыпания и отёки (вплоть до аносарки).
Диагноз: стеаторея за счёт жирных кислот, гипохолистеринемия, гипопротеинемия, снижение комплемента.
Лечение: диетотерапия – замена длинноцепочечных ТАГ, на среднецепочечные (Портаген, Пригичстимил, Альфаре, Изокал, Нутризон).
• Энтеропатический акродерматит. При данной патологии нарушается усвоение цинка. Симптомы возникают и развиваются при переводе ребёнка на искусственное вскармливание, т.к женское молоко содержит связывающий Zn лиганд (белок), который обеспечивает усвоение. На первый план выходит частый жидкий стул, стеаторея, эритродермия с десквомацией эпителия (эритроматозный/ везикуллобуллёзный/ пустулезный дерматит) в периоральной области, в промежностях, на конечностях, отмечается выпадение волос с формированием аллопеции, паронихии. При отсутствии лечения формируется вторичный иммунодефицит.
Диагностика заключается в определении и сравнении уровня в крови и моче.
Лечение заключается в переводе на непастеризованное донорское молоко. При отсутствии донорского молока и переводе на искусственные смеси, необходимо добавление аспартата Zn из расчёта 2 мг/кг/сут.
• Врождённая хлоридная диарея.
При данной патологии, нарушается ионообмен Cl/HCO3 на энтероцитах в результате генетического дефекта.
Симптомы характеризуются: уменьшения в крови ионов Cl, K, Na; алкалозом (сдвиг кислотно-щелочного уровня крови в щелочную сторону). Позднее восстанавливается за счёт компенсаторных механизмов. Но по мере формирования снижения концентрации электролитов в организме, присоединяются симптомы со стороны сердечно-сосудистой и центральной нервной системы: изменение поведенческих реакций, изменения со стороны проводящей и сократительной способности сердца, а также другая сопутствующая патология. Уже при пренатальной диагностике отмечается внутриутробное многоводие (за счёт диареи до рождения), отсутствие мекония. После рождения - увеличение размеров живота за счёт пареза кишечника, рвота фонтаном после каждого кормления, жидкий водянистый стул, похожий на мочу до 20 раз в сутки. Инфузионная терапия и отмена молочного питания малоэффективны.
Диагноз ставится на основании увеличения экскреции Cl с фекалиями (более 1 г/сут), гипокалиемия и гипохлоремия, тяжёлый алкалоз (рН крови 7,7).
Лечение основано на парентеральном искусственном питании и пожизненном замещении электоритов с подбором индивидуальных доз.
• Врождённая натриевая диарея - генетическое заболевание, характеризующееся нарушением конформации транспортного белка Na, что приводит к повреждению Na/H обмена, в результате происхолит потеря Na, за ним выходит вода, возникает диарея, осложнённая ацидозм.
Диагностика основана на контроле концентрации электролитов в крови и кале. Дифференциальная диагностика проводится: с Сольтеряющей формой адреногенитального синдрома, поэтому необхдимо проконтролировать в моче; Врождённой Cl диареей – в данном случае, в кале Cl >Na и K; а при Na диарее – наоборот.
Лечение сводится к переводу на парентеральное питание, с назначением цитрата –Na, глюкозосолевые растворы для оральной регидротации (Регидрон/Оралит).
Врождённые нарушения структуры энтероцитов
• Аномалия микроворсинок кишечника: на данный момент причины заолевания не ясны, но обнаружена генетическая мутация, при которой происходит нарушение формирования цитоскелета энтероцитов. В результате этой патологии с первых дней жизни формируется секреторная диарея, устойчивая к стандартным методам лечения.
• Интестинальная эпителиальная дисплазия (пучковая энтеропатия). В данном случай наблюдается патологическое слущивание кишечного эпителия. Распространено это заболевание на Ближнем Востоке, причиной является генетическая мутация. При данном заболевании происходит изменение в структуре связи между эпителиальными клетками и базальной мембраной. Этим объясняется атрофия ворсинок.
Симптомы: тяжёлая водянистая диарея, устойчивая к лечению.
Диагностика: биоптат тонкого кишечника. Но изменения не всегда можно зарегистрировать, т.к слущивание эпителия происходит очень быстро.
Лечение неэффективно, прогнозы печальны.
• Синдромальная энтеропатия - водянистая упорная диарея 50-100 мл/кг в сут, возникающая на 1-м месяце жизни, при рождении есть отставания по срокам гестации, наблюдаются внешние аномалии развития (выдающийся лоб, широкий нос, гипертелоризм, шерстевидные волосы), неклассифицируемый иммунодефицит. При данной патологии происходит атрофия микроворсин. Лечение неэффективно.
• Экссудатиивная энтеропатия. Это заболевание характеризуется потерей плазменного белка через кишечную стенку. Это состояние может быть как первопричиной, т.е самостоятельным заболеванием, в результате пороков развития лимфососудов кишечника, так и результатом перенесённого заболевания, в таком случае говорят о Вторичной патологии – болезни Уипла, Крона, пищевая аллергия, аутоимунная энтеропатия и т.д.
При данном заболевании происходит разрыв расширенных лимфососудов, ускоренное отторжение эпителия, резкое изменение давления в стенке кишки. Высокомолекулярные белки плазмы, при попадании в просвет кишки, притягивают на себя воду, возникает диарея, вслед за изменением давления происходит «прорыв» лимфы, усугубляя диарею. На ряду с низкомолекулярными белками (альбуминами), теряются и высокомолекулярные белки, возникает вторичный иммунодефицит и развитие вторичной транслокации бактерий с развитием кишечного сепсиса. Т.е задуманная местная иммунная защита становится повреждённой и та флора, которая до «поломки» была приемлемой и терпимой, становится опасной. Симптомы отмечаются с 1-ых месяцев жизни с классической симптоматикой и вторичным витаминным дефицитом (т.е полиморфная клиника).
Диагностика: направлена на обнаружение скрытой формы белка, определение α1-антитрипсина в кале, эластаза-1 в кале/крови, эндоскопическое исследован верхнего и нижнего отделов ЖКТ с помощью рентген-исследование тонкого кишечника; для исключения забрюшинной патологии тонкого кишечника используют КТ-метод, ангиографию, лимфографию, ЭХО-кг, ЭКГ.
Лечение: назначение смесей, содержащих среднецепочечные ТАГ, которые при усвоении минуют лимфоидный тракт - Портаген, Прегестамил, Альфаре. Заместительная терапия: плазма, альбумины, снижении отёчного синдрома Верошпироном, при присоединении интеркуррентных инфекций, назначают препараты Ig (Пентаглобин, Интраглобин).
Трудноклассифицируемые заболевания кишечника (с преобладанием воспалительной морфологической картины), проявляющиеся диарейным синдромом, характеризующиеся нарушением пищеварения и всасывания.
Нижеперечисленные патологии, кроме целиакии, у детей встречаются крайне редко, но за последние годы приобрели актуальность, т.к отмечается «омоложение» этих заболеваний и, если раньше они встречались только у взрослых, то сейчас стали регистрироваться и у детей.
• Целиакия:
хроническое полисиндромальное заболевание, характеризующееся повреждением слизистой оболочки тонкой кишки глютеном из злаковых (пшеница, рожь, ячмень, овёс). Патогенез до конца не ясен, но существует 4 теории – ферментативная, вирусная, паторецепторная, иммунологическая.
Клиническая картина
может быть типичной, атипичной, латентной. Симптомы возникают чаще после введения прикорма манной или овсяной кашами, и возникает не сразу, а спустя 1-4 месяца от начала введения прикорма. Отмечается полифекалия (2-5 раз в сутки) кашицеобразный, обильный, пенистый, зловонный, с жирным блеском, плохо смываемый стул. Отмечается увеличение живота. Поликлиническая симптоматика на фоне нарушения всасывания других микроэлементов (Са2+, Mg, Zn и др) характеризуется остеалгиями, ранним кариесом, сухостью и истончением кожи, нарушением поведенческих реакций, пигментацией открытых участков кожи и атрофическим дерматитом, атрофическим глосситом и стоматитом.
Диагностика: Копрограмма – стеаторея кишечного типа (жирн кислоты и их мыла), внеклеточный крахмал. Колоноскопия с полифокальной биопсией и цитологическим исследованием. Иммунологическое и генетическое исследование с обнаружением гаплотипов HLA –А1-В8-DR3 и B44-DR7; также наиболее часто встречающимися ассоциированными с целеакией аллелями являются DQA1*0501, DQB1*0201, DRB1*04; наличие Ат к глютену, эндомезию, ретикулину, тканевой трансглутаменазе.
• НЯК (неспецифический язвенный колит) , муковисцидоз и болезнь Крона встречаются в среднем около 240 случаев на 100000 населения (в мировом масштабе, эти данные не ориентированы на нашу страну) и постоянно молодеют. Из-за редкости регистрации данных заболеваний, чётких возрастных критериев в педиатрической практике установить пока не удалось, единственное что известно, касаемо этого вопроса, что все заболевание возникает до достижения пациентами 10 летнего возраста. Причины этих заболеваний до конца не ясны, поэтому профилактических мер до сих пор не разработано. Однако известно, что заболевания имеют полифакорную этиологию (генетическая, иммунологическая, микробиотическая и барьерная). Существует ряд классиикаций по степени тяжести, уровню поражения и клиническому течению этих заболеваний.
Симптомы:
диарейный синдром, преимущественно в ночное время, степень тяжести вариабельна, отмечаются патологические примеси – особенно примесь крови. Есть одна характерная противоречивая особенность – тенезмы (позывы к дефекации) в сочетании с запорами. Эта особенность возникает при ограниченных дистальных формах НЯК.
Боль в животе - типичный признак при болезни Крона, для НЯК этот признак не типичен.
Присоединение внекишечных изменений: иммунологические, синдромы мальобсорбции с вытекающими последствиями (симптомами гиповитоминозов, диспротеинемиями и т.д).
Диагностика построена на клинических, лабораторных, рентгено-эндоскопических и гистологических признаках.
Лечение осуществляется иммунокоррекционными препаратами, анибиоикотерапией, пробиотиками и пребиотиками, глюкокортикостероидами. При своевременной диагностике, правельноподобранной тактике лечения и своевременном его начале, прогноз может быть благоприятным.
Пусть приведённые данные будут для кого-то путеводителем/ориентиром и смогут предотвратить чью-то беду.
Врач терапевт Шабанова И.Е.
Первые месяцы жизни ребенка являются самыми тревожными для родителей. В этот период происходят множественные изменения в организме новорожденного и нередко возникают различные проблемы. Одной из таких проблем является понос у грудничка. Это явление достаточно распространено, но вызывает серьезные переживания у родителей.
Прежде всего, родителям следует знать, что нормальный стул у грудничка является жидким. Для того чтобы суметь распознать серьезную угрозу здоровью новорожденного необходимо знать, как выглядит понос у грудничка и какие факторы его вызывают. Новорожденный может опорожнять свой кишечник после каждого кормления. Для того чтобы определить наличие поноса у грудничка необходимо обратить внимание на его консистенцию. Желтоватый, похожий на жидкий творожок стул является нормальным. Симптомами поноса у грудничка являются:
- частый, жидкий и неудержимый стул;
- водянистый стул;
- наличие слизи в стуле;
- зеленый стул;
- наличие кровянистых прожилок в стуле.
В большинстве случаев понос у грудничка свидетельствует о нарушениях в пищеварительной системе либо инфицировании слизистой оболочки кишечника. Самая большая опасность, которую представляет понос у грудничка – это обезвоживание организма. Проблема значительно усугубляется, если у грудничка понос и рвота. В этом случае организм теряет жидкость намного быстрее. Одной из основных причин поноса у грудничков является употребление кормящей матерью ряда нежелательных продуктов. Смена молочных смесей, также, может привести к этой неприятности. У детей в более взрослом возрасте, употребляющих различный прикорм, организм, таким образом, в основном, реагирует на новые свежие фрукты и овощи.
Что делать при поносе у грудничка?
В зависимости от того, как выглядит кал малыша и как ребенок себя ведет, следует принимать решение.

В случае если у грудничка понос, рвота и температура, необходимо безотлагательно обратиться к врачу. Эти симптомы свидетельствуют о серьезных нарушениях в детском организме. В этом случае ответить на все вопросы родителей и подсказать, чем лечить понос у грудничка, может только специалист.